Síndrome del Piramidal o Piriforme. La Falsa Ciática
El síndrome del piramidal o del piriforme o falsa ciática es un trastorno neuromuscular poco frecuente que se produce cuando el músculo piriforme comprime el nervio ciático por hipertrofia o contractura.
El síndrome del músculo piramidal se refiere al conjunto de signos y síntomas que se originan la compresión del nervio ciático en su salida de la pelvis, al pasar entre el músculo piramidal y el gémino superior.
Los signos y síntomas del síndrome del piramidal se caracterizan por alteraciones sensitivas, motoras y tróficas en el área de inervación del nervio ciático.
El cuadro suele confundirse con la conocida ciática, tan frecuente entre la población.
Se considera que el síndrome del piramidal es responsable de dos tercios de los casos de lumbociática crónica no discal.
En 1924, Yoemans describió por primera vez al músculo piriforme como una causa de ciática. En 1937, Freiberg-Freiburg y Vinke expandieron la descripción y propusieron un test clínico usando rotación interna de la cadera para demostrar dolor originado en el piriforme. Más tarde, en 1938, Beaton y Anson comunicaron un síndrome ciático secundario a alteraciones en el mencionado músculo, basados en disecciones anatómicas. En 1947, Robinson describió dos casos clínicos, introduciendo por primera vez el término ’Síndrome piriforme’.
En los últimos años, este síndrome formaría parte de lo que se ha bautizado como el Síndrome del glúteo profundo, por la localización entre el glúteo máximo y la musculatura pelvitrocantérica. Este síndrome forma parte de la patología extraarticular de la cadera que incluye alteraciones como la misma como la cadera en resorte o los pinzamientos isquiofemorales o las lesiones del psoas. La lesión tiene una baja prevalencia, siendo más frecuente en mujeres en proporción de seis a uno. El grupo de edad más comúnmente afectado oscila entre los 40 y 50 años.
El síndrome del glúteo profundo se caracteriza por dolor o disestesias en la zona del glúteo, en la cadera o por dolor radicular que no es debido a un origen radicular o a una lesión discal del nervio ciático.
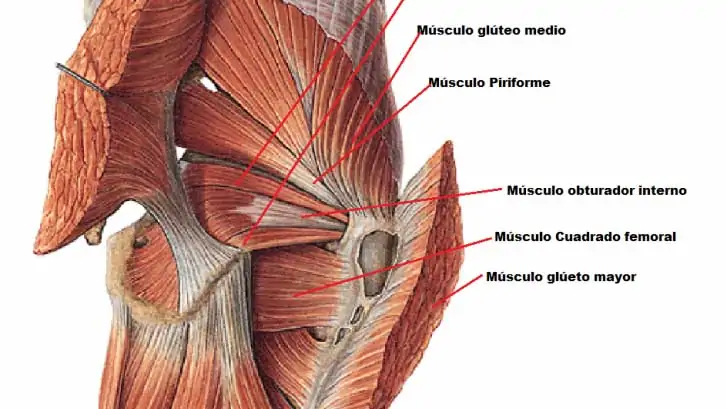
Incluiría tres subentidades: el síndrome del piramidal, las bandas fibrosas o fibrovasculares y las lesiones de los isquiotibiales (entesopatías, arrancamientos, roturas…etc). No sólo el piramidal, el cuadrado femoral, los músculos gémino superior e inferior y el obturador interno, son estructuras con variaciones anatómicas capaces de causar este cuadro de compromiso e irritación del nervio ciático.
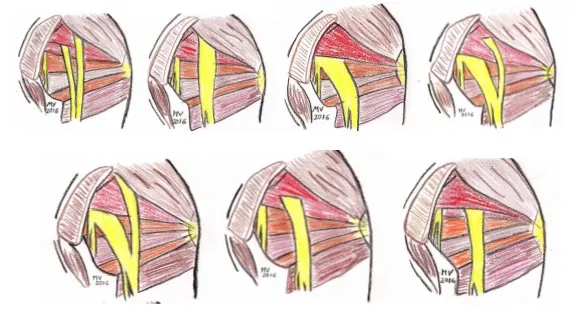
En amarillo, el nervio,
en rojo el piramidal,
en naranja, el gémino superior e inferior,
entre medias, el obturador interno, por encima del piramidal el glúteo y en la parte inferior el cuadrado femoral que se inserta en la cara lateral del fémur sin un verdadero tendón.
Anatomía del Síndrome del Piramidal o Piriforme. La Falsa Ciática.
Los límites del espacio glúteo profundo están definidos, en la zona posterior por el glúteo máximo, en la zona anterior por la columna posterior acetabular, la cápsula articular de la cadera y el fémur proximal, lateralmente por la línea áspera y la tuberosidad glútea, medialmente por el ligamento sacrotuberoso, superiormente por el límite inferior de la escotadura ciática e inferiormente por el origen proximal de los isquiotibiales y la tuberosidad isquiática.
El musculo piramidal se encuentra situado en la parte posterior de cada hemipelvis. Se inserta en el borde anterior y externo del sacro, entre los agujeros segundo a cuarto; pasa por el agujero sacroiliaco mayor y se dirige hacia el borde superior del trocánter mayor del fémur y se inserta en la fosa que lleva su nombre. Está inervado por una rama del nervio ciático mayor. Por su borde superior pasan los vasos glúteos y el nervio glúteo superior y por su borde inferior pasan el nervio ciático mayor, los vasos glúteos inferiores, el ciático menor y los vasos y el nervio pudendo interno.
Su función es de rotación externa de la cadera cuando esta articulación se encuentra por debajo de 90º de flexión. Cuando esta se encuentra por encima de 90º su función será de rotador interno y abductor de cadera. Cuando estamos de pie, es decir, en cadena cinética cerrada, el piramidal es un gran estabilizador de la cadera, favoreciendo su extensión, y de la articulación sacroilíaca.
El nervio ciático suele pasar por debajo del músculo piramidal, por lo que su contracción o espasmo comprime al nervio y el cuadro clínico debuta con una serie de síntomas que pueden confundirse con la ciática.
Existen variantes anatómicas y no siempre el nervio pasa por debajo del músculo. Hace casi 80 años Beaton y Anson describieron seis variantes anatómicas del nervio ciático y su relación con el músculo piramidal. El nervio puede estar bifurcado o no y pasar por encima, por debajo o a través del músculo.
En el 20% de los casos se ha encontrado que el nervio ciático perfora al músculo piriforme, existiendo, en ambos casos, una predisposición para ser pinzado por el músculo. Se ha descrito alguna subvariante adicional.
Causas del Síndrome del Piramidal o Piriforme, la Falsa Ciática.
De acuerdo con Boyajian y O’ Neill hay dos tipos de síndrome del piramidal.
Síndrome piramidal primario: De causa anatómica, con variaciones como unmúsculo piramidal o un nervio ciático bífido o dividido que podrían predisponer al cuadro clínico. Sin embargo no está clara ninguna relación entre las variantes anatómicas y la presentación del cuadro. Representaría un 15% de los casos.
Síndrome piramidal secundario: Resultado de una causa desencadenante que provocase traumatismos en el nervio o isquemia del mismo.
La causa más frecuente son los traumatismos de repetición, el sobreuso, espasmos musculares o inflamación de tejidos blandos que provoquen compresión del nervio. Las causas de microtraumatismos incluyen sentarse en superficies duras (se conoce como neuritis del monedero o billetera, si se lleva en el bolsillo posterior), o deportes y profesiones como caminar largas distancias, conductores profesionales, corredores, jugadores de tenis o ciclistas, entre otros.
Entre las causas funcionales figuran el acortamiento de la cadena muscular posterior que causa alteraciones biomecánicas de la pelvis y zona lumbar que provocarían irritación del nervio ciático.
Se ha postulado que esto ocurre debido a que las mujeres tienen con mayor frecuencia los pies y rodillas en valgo, lo que produce una alteración biomecánica en la pelvis que hace que el músculo trabaje con más intensidad y este se contracture e hipertrofie ocasionando un pinzamiento del nervio ciático y, en definitiva, una ciática. Esta misma cadena lesional ocurre en el corredor de fondo, ya que al cabo de muchos km los músculos de las piernas se van debilitando y pierden capacidad de estabilizar. Se produce una pérdida del arco longitudinal interno del pie (puente del pie), las rodillas se van hacia dentro (rodillas en valgo) y junto a todo esto se produce una anteversión de la pelvis, favoreciendo el pinzamiento del nervio ciático por el músculo piramidal.

Síntomas del Síndrome del Piramidal o Piriforme.
El cuadro suele comenzar con dolor en el glúteo o en la zona retrotrocantérica, hormigueo, parestesias o entumecimiento en las nalgas; pero puede extenderse a la ingle, periné, cadera, parte posterior del muslo, pierna y pie.
El dolor se debe al músculo piramidal que comprime el nervio ciático, por ejemplo mientras se está sentado o al correr. Muchos pacientes no aguantan sentados, cómodamente, más de 20-30 minutos. El dolor puede ser crónico y empeora cuando se presiona firmemente el piriforme contra el nervio ciático como tras la sedestación prolongada debido a la rotación interna, flexión y adducción de la cadera o cuando exploramos al paciente presionando el músculo. Además, los pacientes presentan dificultad para andar o al cruzar la pierna homolateral por encima de la otra.
El síndrome del piramidal se puede manifestar como una ciatalgia comúnmente unilateral, aunque se han descrito cuadros bilaterales en deportistas, localizada en el tercio inferior de la nalga, que puede irradiarse hacia la zona lumbar baja y hacia el miembro inferior. A diferencia de los cuadros ciáticos de otra localización, la irradiación ciática no es completa, no suele pasar de la rodilla. Esto puede ocurrir también en ciáticas derivadas de problemas de la espalda y hay que tener en cuenta que la mayoría de los casos de ciática no se deben, sin embargo, al síndrome piriforme.
En la verdadera ciática, el dolor asociado con el nervio ciático se origina generalmente cuando las raíces nerviosas en la médula espinal se comprimen o se dañan.
A diferencia de una ciática provocada, por ejemplo, por una hernia discal el síndrome del piriforme no da un dolor constante sino que se pone de manifiesto con diferentes maniobras como son permanecer sentado de forma prolongada, correr, conducir, caminar con zancadas largas, o subir y bajar escaleras.
Estos síntomas empeoran con la abducción y rotación interna de la cadera, y se exacerban con la palpación o con la contracción del músculo. Algunas personas tienen dolor agudo en una parte de la pierna o la cadera y entumecimiento en otras partes. La pierna afectada puede sentirse débil o los deportistas pueden referir fallos de la fuerza de las piernas, sin llegar a caerse.
Entre los corredores se puede observar una actitud de rotación externa y muchos pacientes refieren una contractura progresiva de los isquiotibiales y del glúteo al correr, una irradiación por la cara posterior de la pierna que mejora con el reposo.
Muchas personas ya en edades medias, sobre todo corredores de fondo, entrenan con las rodillas algo rotadas a externo y con la espalda inclinada, rotada o con hiperlordosis, dependiendo de si tienen un cuadro puro del piramidal u otras alteraciones asociadas en la columna, como referimos en la parte de tratamiento. Es fácil identificarlos si nos fijamos en ellos cuando corremos. El dolor en el glúteo puede hacer que estos pacientes no estén cómodos sentados.
Diagnóstico del Síndrome del Piramidal o Piriforme.
Se suele basar en los síntomas del paciente y el examen físico que buscará provocar dolor en el músculo piramidal de la pelvis y la exclusión de otras causas de dolor ciático. Es importante recordar que la ciática no es un diagnóstico, pero sí una descripción de síntomas.
Como no existe una prueba definitiva, investigaremos si existe una historia de traumatismo en la zona, de actividad vigorosa repetitiva, como ser triatleta, maratoniano o cualquier sobreesfuerzo.
El exámen físico debe incluir la exploración de la cadera, de la columna y de las piernas, para ver si el movimiento de estas zonas o articulaciones aumenta el dolor en la parte inferior de la espalda o en las extremidades inferiores.
La exploración básica de la cadera incluye ver el arco de movilidad, realizar un test de elevación activa con la pierna recta (Stinchfield test) y realizar un test de Flexión Aducción y Rotación Interna (FAIR test).
La presión en el centro de la nalga, en la zona de compromiso del nervio y contractura del músculo, suele ser muy dolorosa. Se puede palpar bien el músculo contracturado.
El signo de Pace consiste en la aparición de dolor y debilidad con la abducción y rotación externa de la cadera estando el paciente sentado. Es positivo en la mitad de los pacientes con síndrome del piramidal.
El signo de Beatty consiste en realizar una elevación de la pierna flexionada con el paciente descansando en la pierna asintomática. La abducción causa dolor del glúteo en pacientes con síndrome piramidal, pero dolor de glúteo y de la pierna en pacientes con lesión discal lumbar.
Maniobra de Freiberg: se desencadena dolor en la nalga con la rotación interna forzada de la cadera en extensión de la extremidad.
Los test de rotación y abducción de la cadera pueden objetivar contractura del piramidal o cuadrado femoral.
Las maniobras de elongación radicular como el Lasegue (elevación pasiva de la pierna), Bragard, o similares, intentan identificar la irritación de las raíces nerviosas en la columna. En este cuadro pueden ser negativas, sin embargo la elongación de los isquiotibiales puede provocar un dolor muy vivo, anormal, un dolor de irritación del nervio, no de contractura muscular. La fuerza, la sensibilidad y los reflejos osteotendinosos estarán conservados.
Para definir mejor el diagnóstico del síndrome del piramidal o piriforme se ha propuesto una escala diagnóstica que incluye:
- Dolor unilateral o bilateral del glúteo con oscilaciones durante el día 1 punto
- No dolor lumbar 1 punto
- No dolor a la palpación de L2-S1, 1 punto
- Maniobra de Lasegue negativa 1 punto
- Dolor provocado por la sedestación, más o menos prolongada 1 punto
- Dolor ciático fluctuante, sin dolor durante el día 1 punto
- Dolor del glúteo, en la zona del piramidal, reproducido con maniobras de elongación: FAIR (flexión-aducción-rotación interna) o llevar el pie a la rodilla contraria, como en los estiramientos del glúteo 1 punto
- Contracción dolorosa contra resistencia 1 punto
- Palpación dolorosa del músculo piramidal o rotadores cortos de la cadera 1 punto
- Dolor ciático reproducido con las maniobras de extensión y estiramiento 1 punto
- Ausencia de irradiación al periné 1 punto
- Contracción resistida dolorosa 1 punto
Con una puntuación de 8 o más se considera que el test tiene una sensibilidad del 95% y una especificidad del 100%. El valor predictivo positivo llegaría al 100% y el valor predictivo negativo al 87%,
Pruebas complementarias en el diagnóstico del síndrome del piriforme:
Se pueden realizar pruebas de imagen (como radiografías, resonancias magnéticas y pruebas de conducción nerviosa) para excluir otras afecciones que pueden causar síntomas similares a los del síndrome del piriforme.
La Resonancia Magnética con Neurografía (una RMN de alta resolución descrita en 1990 por Filler et al) permite ver las alteraciones de señal del músculo y del nervio y los cambios en el mismo tras los tratamientos, como la inyección de toxina botulínica.
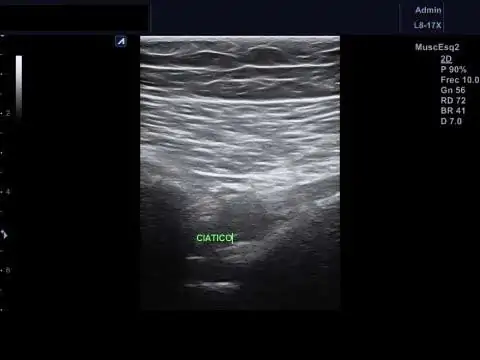
La ecografía de alta resolución facilita también hacer test o infiltraciones diagnósticas y terapéuticas, siendo una técnica de más fácil acceso en consulta. Los pacientes responden a infiltraciones de anestésicos perineurales, asociadas o no a corticoides.
La electromiografía dinámica o funcional ha sido considerada un test fiable. Se trata de tensar el músculo en flexión, aducción y rotación interna (FAIR test) mientras se registra la conducción de nervio. La prolongación de la conducción en 1.8 milisegundos o más al realizar este test se considera un criterio diagnóstico.
El diagnóstico diferencial del síndrome del piramidal lo estableceremos con otras causas que puedan ejercer presión sobre una o más de las raíces de los nervios lumbares y que puedan causar dolor en determinadas partes o en la totalidad del nervio ciático. Las alteraciones de la articulación sacroiliaca, una hernia de disco, la estenosis espinal, la enfermedad degenerativa del disco, la espondilolistesis, u otras anomalías de las vértebras pueden causar presión sobre el nervio ciático. También con otras causas de síndrome del glúteo profundo, como la bursitis isquiática, trocantérica o las lesiones de isquiotibiales.
Las radiografías o la resonancia magnética, de la columna lumbosacra o de la pelvis, permitirá realizar el diagnóstico diferencial con otras causas de compromiso radicular.

Estos síntomas empeoran con la abducción y rotación interna de la cadera, y se exacerban con la palpación o con la contracción del músculo. Algunas personas tienen dolor agudo en una parte de la pierna o la cadera y entumecimiento en otras partes. La pierna afectada puede sentirse débil o los deportistas pueden referir fallos de la fuerza de las piernas, sin llegar a caerse.
Entre los corredores se puede observar una actitud de rotación externa y muchos pacientes refieren una contractura progresiva de los isquiotibiales y del glúteo al correr, una irradiación por la cara posterior de la pierna que mejora con el reposo. Muchas personas ya en edades medias, sobre todo corredores de fondo, entrenan con las rodillas algo rotadas a externo y con la espalda inclinada, rotada o con hiperlordosis, dependiendo de si tienen un cuadro puro del piramidal u otras alteraciones asociadas en la columna, como referimos en la parte de tratamiento. Es fácil identificarlos si nos fijamos en ellos cuando corremos. El dolor en el glúteo puede hacer que estos pacientes no estén cómodos sentados.
Prevención del Síndrome del Piramidal o Piriforme.
Debido a que este trastorno generalmente está causado por la práctica de deporte o movimientos que provocan traumatismos o estrés en este músculo, la prevención suele basarse en mantener una buena forma física: estirar y calentar lo suficiente antes de la actividad y aumentar la intensidad gradualmente.
La higiene postural, al correr, caminar o hacer ejercicio, también es un factor preventivo.
Los estudios biomecánicos en 3D de los deportistas nos pueden ayudar a corregir malas posturas o errores que provoquen sobrecargas.
Si aparece el dolor no se ha de forzar, por el contrario se debe descansar hasta que este desaparezca y consultar a los especialistas de confianza para establecer un tratamiento multidisciplinar coordinado.
Tratamiento del Síndrome del Piramidal o Piriforme.
El abordaje debe ser multidisciplinario, incluyendo la modificación de las actividades y la fisioterapia en sus diferentes formas tratando, no solo la zona del piramidal, sino todos los músculos que se van contracturando en cadena (cuadrado lumbar, psoas, isquiotibiales, rotadores cortos…).
El descanso y la aplicación local de frío y calor pueden ayudar a aliviar los síntomas. También se pueden indicar un programa de ejercicios y estiramientos para ayudar a reducir la compresión del nervio ciático. La terapia con manipulación osteopática se ha utilizado para ayudar a aliviar el dolor y aumentar el rango de movimiento.
En algunos casos se puede aplicar la electroterapia. La electroestimulación nerviosa transcutánea (TENS) o estimulador de corriente interferencial (IFC) puede ayudar a bloquear el dolor y reducir el espasmo muscular relacionado con el síndrome del piriforme.
Cuando el dolor está causado por estar sentado o por la ejecución de ciertas actividades, se debe evitar las posiciones que desencadenen las molestias. La modificación de las posturas ha de ser parte de la modificación de las actividades deportivas, insistiendo en la necesidad de hacer fortalecimiento, entrenamientos cruzados, nadar para compensar la debilidad muscular…etc.
Los medicamentos antiinflamatorios o los relajantes musculares sólo tendrán un efecto sintomático en las fases más graves.
Las infiltraciones ecoguiadas de anestésico y corticoide perineural en el tratamiento del síndrome del piramidal o piriforme han demostrado ser eficaces pero exigen entrenamiento y disponer de equipos de alta resolución en consulta.

Otro escalón de tratamiento, si fallan o dura poco el efecto de las anteriores, es la infiltración de toxina botulínica en el músculo (lo normal es administrar 100 unidades de toxina en una sola sesión), para relajarlo y que no presione al nervio. El efecto de la toxina dura varios meses, en los cuales se puede realizar un reacondicionamiento físico del atleta, y luego puede repetirse.
No se debe olvidar que muchos pacientes en edades medias de la vida (sobre todo deportistas) pueden tener cuadros combinados de doble agresión del nervio, es decir una compresión o irritación del mismo en la zona del piramidal pero también derivada de lesiones de espalda: estenosis, protrusiones discales y que, a veces, han de combinarse los tratamientos del cuadro piramidal con infiltraciones u otras actuaciones sobre la espalda, realizadas por especialistas en dolor, como puede ser las infiltraciones epidurales caudales o del cuadrado lumbar. En estos cuadros mixtos es más frecuente que los pacientes refieran dolor en los dos glúteos o en las dos piernas.
La cirugía del síndrome del piramidal o piriforme se considera un último recurso en aquellos casos limitantes que no mejoran con los tratamientos descritos. Consistirá en la sección del músculo y la liberación del nervio ciático. Puede ser abierta, mediante una pequeña incisión, por artroscopia o guiada por ecografía.
En Avanfi, mi clínica, tratamos esta patología del Síndrome Piramidal o Piriforme con las más novedosas técnicas de Tratamientos Avanzados Guiados por Ecografía. Estas formas de tratamiento han dejado de ser exclusivas de deportistas de élite y cada vez más pacientes las reclaman. Múltiples enfermedades musculoesqueléticas, pueden ahora resolverse con estas terapias.
Bibliografía del Síndrome Piriforme.
– Lewis AM, Layzer R, Engstrom JW, et al. Magnetic resonance neurography in extraspinal sciatica. Arch Neurol. 2006; 63:1469–1472.
– Filler AG, Howe FA, Hayes CE, et al. Magnetic resonance neurography. Lancet. 1993; 13: 1993; 341:659–661.
– Howe FA, Filler AG, Bell BA, et al. Magnetic resonance neurography. Magn Reson Med. 1992; 28:328–338.
– Stoll G, Bendszus M, Perez J, et al. Magnetic resonance imaging of the peripheral nervous system. J Neurol. 2009; 256:1043–1051.
– Koltzenburg M, Bendszus M. Imaging of peripheral nerve lesions. Curr Opin Neurol. 2004; 17:621–626.
– Chhabra A, Chalian M, Soldatos T, et al. 3-T high-resolution MR neurography of sciatic neuropathy. Am J Roentgenol. 2012; 198: W357–364.
– Petchprapa CN, Rosenberg ZS, Sconfienza LM, et al. MR imaging of entrapment neuropathies of the lower extremity. Part 1: The pelvis and hip. Radiographics. 2010; 30:983–1000.
Finnoff JT, Hurdle MF, Smith J. Accuracy of ultrasound-guidedversus fluoroscopically guided contrast-controlled piriformis injections: a cadaveric study. J Ultrasound Med. 2008; 27:1157–1163.
– Blunk JA. MRI verification of ultrasound-guided infiltrations of local anesthetics into the piriformis muscle. Pain Med. 2013.
– Fishman LM, Anderson C, Rosner B. BOTOX and physical therapyin the treatment of piriformis syndrome. Am J Phys Med Rehabil. 2002; 81:936–942.
– Fishman LM, Konnoth C, Rozner B. Botulinum neurotoxin type B and physical therapy in the treatment of piriformis syndrome: a dose-finding study. Am J Phys Med Rehabil. 2004; 83:42–50 quiz 51-43.
– Yoon SJ, Ho J, Kang HY, et al. Low-dose botulinum toxin type A for the treatment of refractory piriformis syndrome. Pharmacotherapy. 2007; 27:657–665.
– Fanucci E. CT-guided injection of botulinic toxin for percutaneous therapy of piriformis muscle syndrome with preliminary MRI results about denervative process. Eur Radiol. 2001; 11:2543–2548.
– Knudsen JS, McConkey MO, Brick MJ. Endoscopic Sciatic Neurolysis. Arthrosc Tech. 2015 Aug 10; 4(4):e353-8.
– Moon HB, Nam KY, Kwon BS, Park JW, Ryu GH, Lee HJ, Kim CJ. Leg Weakness Caused by Bilateral Piriformis Syndrome: A Case Report. Ann Rehabil Med. 2015 Dec; 39(6):1042-6.
– Zeren B, Canbek U, Oztekin HH, İmerci A, Akgün U. Bilateral piriformis syndrome in two elite soccer players: Report of two cases. Orthop Traumatol Surg Res. 2015 Dec; 101(8): 987-90.
– Rosales J, García N, Rafols C, Pérez M, Verdugo MA. Perisciatic Ultrasound-Guided Infiltration for Treatment of Deep Gluteal Syndrome: Description of Technique and Preliminary Results. J Ultrasound Med. 2015 Nov; 34(11):2093-7. doi: 10.7863/ultra.14.12030. Epub 2015 Oct 7.
– Yang HE, Park JH, Kim S. Usefulness of Magnetic Resonance Neurography for Diagnosis of Piriformis Muscle Syndrome and Verification of the Effect After Botulinum Toxin Type A Injection: Two Cases. Medicine (Baltimore). 2015 Sep; 94(38):e1504. doi: 10.1097/MD.0000000000001504.
– Misirlioglu TO, Akgun K, Palamar D, Erden MG, Erbilir T. Piriformis syndrome: comparison of the effectiveness of local anesthetic and corticosteroid injections: a double-blinded, randomized controlled study. Pain Physician. 2015 Mar-Apr; 18(2):163-71.
– Lori A, Boyajian-O’ Neill, et al. Diagnosis and management of piriformis syndrome: an osteopathic approach. J Am Osteopath Assoc Nov 2008; 108(11):657-664.
– Boyajian- O’ Neill L.A. et al. Diagnosis and Management of Piriformis syndrome: an osteopathic approach. The journal of the American and osteopathic association Nov 2008; 108(11): 657-664.
– Jankovic D, Peng P, van Zundert A. Brief review: piriformis syndrome: etiology, diagnosis, and management. Can J Anaesth. 2013 Oct; 60(10):1003-12.
– Beaton LE, Anson BJ. The relation of the sciatic nerve and of its subdivisions to the piriformis muscle. Anat Rec.1937; 70(1):1-5.
– Cavalli G, Queiroz MC, Tavares Linhares JP, Amaral DT, Ono NK. Anatomical variation of piriformis muscle as a cause of deep gluteal pain: diagnosis using MR neurography and treatment * Revista Brasileira de Ortopedia (English Edition). Volume 48, Issue 1, January–February 2013, Pages 114–117
