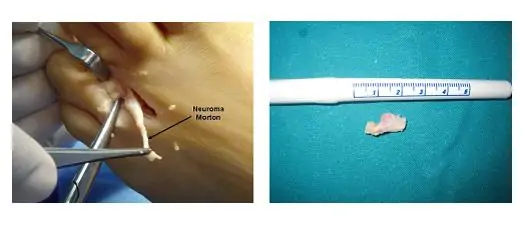
Neuroma de Morton
El cuadro clínico del Neuroma de Morton fue descrito por primera vez en 1845 por Durlacher, podólogo de la reina de Inglaterra. Lo describió como una neuralgia del nervio plantar entre el 3º y 4º metatarsianos. En 1876 Morton, un médico de Filadelfia, amplió la descripción clínica y dio al cuadro el epónimo de “Neuroma de Morton”. También se conoce como Neuroma Interdigital Plantar.
Etiología del Neuroma de Morton
Son múltiples los factores implicados en la patogenia del neuroma de Morton. Se cree que los microtraumatismos repetidos, la fibrosis perineural, la isquemia por oclusión de los “vasa nervorum” y el edema endoneural, probablemente sean los responsables del neuroma interdigital.
Se piensa que esta irritación podría estar favorecida por el hecho de que el nervio digital común del tercer espacio intermetatarsiano está formado por la confluencia de ramas del nervio plantar medial y lateral, esto hace que este nervio sea más grueso que los de los otros dedos y que esté sometido a mayores traumatismos. El nervio se comprime al apoyar entre la grasa plantar, por debajo, y el ligamento intermetatarsal, por arriba.
Primer Equipo del Mundo con 13 Técnicas Quirúrgicas Originales Avaladas por la Academia Americana de Cirujanos Ortopédicos, AAOS.

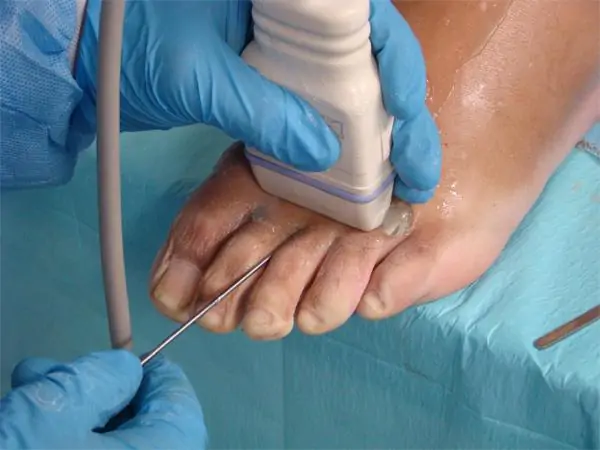
La Cirugía Ecoguiada Ultramínimente Invasiva consiste en Operar sin abrir la piel. El Cirujano ve, por debajo de la piel, lo que está haciendo, gracias al Ecógrafo
Síntomas del Neuroma de Morton.
El cuadro clínico del Neuroma de Morton fue descrito por primera vez en 1845 por Durlacher, podólogo de la reina de Inglaterra. Lo describió como una neuralgia del nervio plantar entre el 3º y 4º metatarsianos. En 1876 Morton, un médico de Filadelfia, amplió la descripción clínica y dio al cuadro el epónimo de “Neuroma de Morton”. También se conoce como Neuroma Interdigital Plantar.
Suele afectar a mujeres con mayor frecuencia que a hombres, en proporción 4:1, y generalmente es unilateral.
El paciente presenta un dolor quemante, persistente o con calambres, localizado en la región de las cabezas de los metatarsianos, generalmente en el espacio entre 3º y 4º (70-80% de los casos) y con menor frecuencia en espacio entre el 2º y 3º metatarsianos.
El dolor aumenta con la deambulación y disminuye con el reposo, retirada de calzado y masaje de la zona.
Este dolor con el neuroma de morton se suele localizar a la palpación del tercer espacio interdigital, distalmente al ligamento metatarsiano transverso. Este suele ser el hallazgo más frecuente del neuroma interdigital.
La maniobra de compresión de los metatarsianos entre el pulgar y el índice de la mano, puede provocar un chasquido audible por el resalte del neuroma a la planta, como describió Mulder. La mayoría de las veces es difícil percibir este chasquido, y el paciente suele referir dolor con esta maniobra. También la compresión lateral de las cabezas de los metatarsianos y la flexión dorsal de los dedos puede desencadenar el dolor.
Son muy raros los síntomas claros de disminución de la sensibilidad en los dedos afectados.
Diagnóstico del Neuroma de Morton.
El diagnóstico de la lesión del neuroma de morton es básicamente clínico, pudiendo utilizar la infiltración diagnóstica con corticoides y anestésico o recurrir a las pruebas de imagen para el diagnóstico definitivo.
Hay autores que cuestionan el valor de la ECO y la RMN, porque este nervio puede estar engrosado en pacientes asintomáticos, por la confluencia de los nervios plantar interno y externo a este nivel, por lo que la combinación de la clínica y de las pruebas ha de guiar nuestra toma de decisiones (se operan pacientes, no pruebas).
Realizamos de rutina un estudio en carga de los pies, para ver la fórmula metatarsal y descartar causas de metatarsalgia.
El diagnóstico diferencial del Neuroma de Morton se realizará con la lesión de la placa plantar de la articulación metatarso-falángica y con otros tipos de metatarsalgia. Si el dolor se localiza en el espacio interdigital más que en la cara plantar de la base de la falange proximal o cara dorsolateral de la 2ª articulación metatarso-falángica, probablemente se trate de un neuroma. La presencia de callosidades en el centro del pie puede orientar el diagnóstico hacia una metatarsalgia mecánica pero ambos procesos pueden coexistir. Además existen casos en que hay más de un neuroma, en el segundo y el tercer espacio intermetatarsiano.
VÍDEO: DOLOR EN EL PIE ¿PUEDE SER UN NEUROMA DE MORTON?
Tratamiento del Neuroma de Morton.
El tratamiento conservador incluye la utilización de fármacos antiinflamatorios no esteroideos y el uso de plantillas, barras o almohadillas metatarsianas que separan las cabezas de los metatarsianos haciendo que no compriman o irriten tanto al nervio.
La inyección local de corticoides para el neuroma de morton en el espacio interdigital afectado y los zapatos de puntera ancha con poco tacón, han obtenido resultados impredecibles, pero han conseguido aliviar a muchos pacientes que presentaban esta patología, por lo que los utilizamos inicialmente.
Tratamiento Quirúrgico del Neuroma de Morton.
El tratamiento quirúrgico del neuroma de Morton está indicado una vez fracasado el tratamiento conservador y habiendo descartado otras causas posibles de metatarsalgia que pueden coexistir con el neuroma interdigital, estaría indicada la cirugía.
Se puede realizar con un abordaje dorsal: se realiza una incisión longitudinal de 3-4 cm y se protegen los nervios sensitivos dorsales. Se separan las cabezas de los metatarsianos y se identifica el ligamento intermetatarsiano, procediendo a la apertura completa del mismo. Hay que liberar el paquete neurovascular proximalmente y distalmente al ligamento. Hay que diferenciar el nervio en el espacio interdigital, del tendón lumbrical (va a la porción media de la falange proximal) y de la arteria digital común (dorsal al nervio). Se aconseja seccionar el nervio aunque no esté muy aumentado de tamaño. Lo más frecuente es que el neuroma este a la altura del ligamento metatarsiano o inmediatamente distal a éste.
Se secciona el nervio distal al neuroma, no siendo necesario quitar salvo que estén afectados, las dos ramas digitales propias.
Es necesario disecar el nervio de 3 a 3´5 cm proximales al neuroma de morton, para que la zona de sección quede en un área de no apoyo del pie. Siempre remitimos la pieza quirúrgica a anatomía patológica para su posterior estudio.
En el postoperatorio, durante 48 horas se mantiene al paciente con la pierna elevada y se permite la marcha con carga parcial según tolerancia. Generalmente se precisa de la utilización de un zapato de tacón invertido durante 2-3 semanas seguido de uno de puntera amplia durante otras 3-4 semanas.
La otra vía de abordaje es la plantar, en la cual la incisión se hace en la planta del pie. Este abordaje permite la resección del neuroma sin seccionar el ligamento intermetatarsal, pero el paciente debe utilizar muletas cerca de 3 semanas y la cicatriz puede provocar incomodidad en la marcha o con el deporte, por lo que no es de elección en deportistas. Se reserva para casos de neuroma recurrente.
La cirugía ultramínimamente invasiva guiada por ecografía del Neuroma de Morton (que permite operar y ver sin abrir) es, cada vez más, nuestra opción preferida de tratamiento. Podemos, sin abrir, seccionar el ligamento intermetatarsal y cortamos o infiltramos con alcohol el nervio.
Otros autores realizan técnicas de radiofrecuencia, pero estas, como cualquier procedimiento mínimamente invasivo, se hace mejor con ecográfico para estar seguros de aplicarla al nervio y reducir la tasa de fracasos.