Espaciadores Articulados en Infección de Prótesis Total de Rodilla
Espaciadores articulados utilizados en el tratamiento de las infección de prótesis total de rodilla, será el tema que nos ocupe este capítulo: Qué tipos hay, características, dosis de antibiótico y resultados de las cirugías con estos espaciadores.
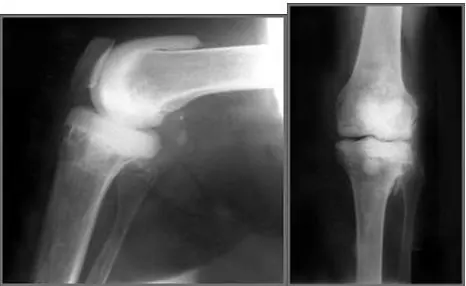
La infección de una artroplastia total de rodilla es una de las complicaciones más importantes y devastadoras. La infección continúa siendo la primera causa de revisión precoz tras artroplastia de rodilla, por delante de la inestabilidad o el aflojamiento aséptico.
El tratamiento de una artroplastia total de rodilla infectada genera un consumo de recursos hospitalarios tres a seis veces mayor que el de una artroplastia primaria y dos veces mayor que el de una revisión aséptica. El objetivo del tratamiento debe ser erradicar la infección y mantener la función de la articulación.
El recambio en dos tiempos de la protésis de rodilla continúa siendo el tratamiento de elección o “Gold Standard” en los casos de infección tardía, con resultados buenos o excelentes en el 80%-100% de los casos, pero no deja de ser agresiva, costosa y larga. También se considera el tratamiento de elección en casos de infección por hongos, microorganismos virulentos, enfermedades inflamatorias de base, pacientes inmunodeprimidos o reinfección después de una reimplantación.
La revisión en dos tiempos de una artroplastia de rodilla infectada tiene, en comparación con el recambio directo, algunos inconvenientes teóricos: una hospitalización más prolongada, mayor coste y tiempo, retracción de los tejidos, inestabilidad, limitación funcional entre los tiempos quirúrgicos.
Desde el punto de vista técnico, la reimplantación quirúrgica puede verse dificultada por la retracción de las partes blandas y la pérdida de los planos tisulares.
La mayoría de los autores coinciden en que casi todos estos inconvenientes pueden ser minimizados con la utilización de espaciadores articulados de cemento cargados de antibióticos, aunque el recambio en dos tiempos es igualmente reproducible, para erradicar la infección, con el uso de espaciadores de cemento o sin ellos.
Con el recambio en dos tiempos se han publicado los resultados más consistentes con independencia de múltiples variaciones en el tipo de espaciador, microorganismo causal o tiempo de evolución de la infección.
En una revisión sistemática de la literatura, entre 1980 y 2005, Jämsen et al encontraban 31 artículos originales describiendo los resultados de 154 recambios directos y 926 recambios en dos tiempos.
Las tasas de erradicación fueron del 73%-100% para el recambio en un tiempo y de 82%-100% para el recambio en dos tiempos. La movilidad final y las tasas de reinfección fueron menores en las series que utilizaron espaciadores articulados cargados de antibiótico. No hubo correlación con el tipo de espaciador ni en el resultado funcional entre las revisiones en un tiempo o en dos tiempos.
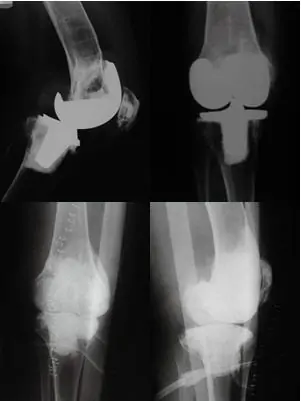
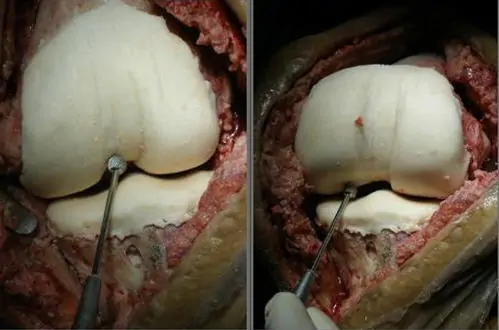
Una excelente reconstrucción en un defecto segmentario, casi una “prótesis de cemento”.
Imágenes del trabajo premiado por la AAOS
Tipos de Espaciadores para la Infección de Prótesis de Rodilla. Monobloque
El protocolo del recambio en dos tiempos fue formulado por J. Insall en 1983. Desde la primera comunicación, en 1990, de los resultados a largo plazo se considera el tratamiento de elección en la infección tras artroplastia total de rodilla. El procedimiento original tenía un 20% de resultados regulares o malos, relacionados con la incapacidad funcional y la retracción de las partes blandas entre los tiempos quirúrgicos. Se producía atrofia, rigidez, pérdida de hueso y aumentaba el número de abordajes ampliados en la reintervención.
El uso de espaciadores articulados cargados de antibiótico permitió disminuir estas complicaciones y mejorar las posibilidades de erradicación de la infección. La elección del espaciador depende de muchos factores, como el grado de pérdida ósea, el estado de las partes blandas, la selección de antibióticos y las posibilidades económicas y técnicas del cirujano. Entre las ventajas comunes de los espaciadores cargados de antibiótico, monobloque o articulados, figura que los niveles intraarticulares de antibióticos con este tratamiento son mayores que sólo con antibióticos parenterales.
La intención es estar por encima del “punto de ruptura de sensibilidad” (nivel de antibiótico que establece el límite entre la susceptibilidad bacteriana o el desarrollo de resistencias) y conseguir la erradicación de la infección.
Los espaciadores de prótesis de rodilla no articulados permiten la administración local de una alta concentración de antibióticos, mejoran la autonomía del paciente, facilitan el tratamiento ambulatorio y mantienen el espacio articular para futuras cirugías.
Borden, Cohen y Booth comunicaron el uso de rosarios y espaciadores de cemento cargados de antibiótico, moldeados para que se adaptaran al defecto creado tras la extracción de la prótesis infectada. Aunque en algunos de estos casos hicieron el espaciador en dos hemibloques, confiriendo una articulación parcial, ni el diseño de los bloques ni el protocolo de rehabilitación incluía una movilidad controlada. Calton et al hicieron modificaciones del mismo concepto y observaron algunas de sus desventajas, como la pérdida de hueso si el espaciador se hundía en la tibia.
Otras desventajas de este sistema son una mínima amplitud de movimiento de la articulación, lo cuál puede provocar acortamiento del cuadriceps o del abductor, formación de cicatrices o aumentar la necesidad de abordajes ampliados en la reimplantación de la prótesis.
Los espaciadores articulados de cemento cargado de antibiótico para las prótesis de rodilla pueden mejorar la función entre las cirugías y facilitar el segundo tiempo quirúrgico.
Aunque persiste algo de controversia la mayoría de los autores coincide en que la utilización de espaciadores articulados determina mejores resultados funcionales y en cuando a la erradicación de la infección que el uso de espaciadores monobloque.
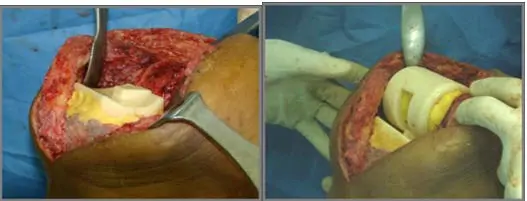
Existe una considerable variación en la forma y características de los espaciadores articulados en la revisión de prótesis de rodila, desde espaciadores totalmente manuales, diferentes moldes preconformados para cemento hasta espaciadores modulares que incluyen superficies de plástico y metal, con diversos grados de constreñimiento, precio y complejidad. Todos ellos presentan ventajas comunes: evitan la retracción de partes blandas y del mecanismo extensor, se pueden añadir altas dosis de antibióticos en el tiempo entre las cirugías, preservan la masa ósea mejor que los espaciadores monobloque, reducen la necesidad de abordajes ampliados en la reintervención y aumentan el porcentaje de éxitos. Además permiten una mayor movilidad controlada de la articulación y el apoyo parcial con ortesis supletoria facilitando la descarga hospitalaria, con una función aceptable en el tiempo entre las cirugías.
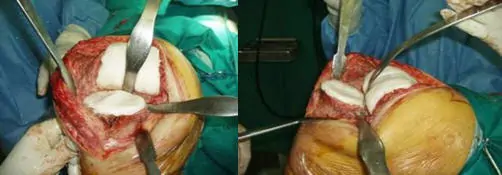
Desmontaje de espaciador monobloque
Remodelación de espaciador manual
VÍDEO: PRÓTESIS DE RODILLA ¿POR QUÉ SE INFECTAN?
Evolución Histórica de los Espaciadores para la Infección de Prótesis de Rodilla.
Las primeras comunicaciones de espaciadores articulados cargados de antibiótico para prótesis de rodilla fueron comunicadas por Wilde y Ruth en 1988, representando el primer intento de disminuir las complicaciones debidas a la incapacidad funcional, entre los tiempos quirúrgicos, observada en los trabajos iniciales de Insall.
En 1992 aparecieron algunos sistemas articulados preconformados (PROSTALAC®), cuya principal ventaja es la excelente tolerancia y función del paciente entre las cirugías, debido a la alta congruencia articular y la reducida fricción. Entre las teóricas desventajas figuran, además del precio, la presencia de superficies metálicas y de plástico que podrían facilitar el crecimiento bacteriano y la limitación de tamaños. Su uso no se ha generalizado por el precio y por el riesgo teórico de que los componentes de metal y plástico faciliten la persistencia de la infección, pero esto no se ha confirmado en la práctica clínica, por lo que otros factores como la agresividad del microorganismo, la adición de elevados porcentajes de antibiótico al cemento y la pauta antibiótica podrían tener más peso específico que el tipo de espaciador utilizado.
El espaciador articulado de cemento conformado a mano representa el extremo opuesto al sistema PROSTALAC® y mantiene casi todas las ventajas comunes de los espaciadores articulados, con algunos inconvenientes específicos.
Entre estos extremos, múltiples autores han desarrollado modificaciones para minimizar las desventajas de los espaciadores conformados manualmente y del sistema PROSTALAC, adaptándolos a sus posibilidades técnicas y económicas. Se desconoce el impacto real de las ventajas teóricas de los distintos tipos de espaciador.
Las formas principales incluyen:
1. La elaboración manual de un espaciador a medida en quirófano, sólo con cemento, recreando la anatomía normal del paciente o sistemas más conformados (“Ball and Socket”).
2. La elaboración de espaciadores a medida en quirófano usando moldes prefabricados, de silicona o aluminio, o con la ayuda de componentes de prueba para dar forma al espaciador, o creando intraoperatoriamente los moldes con cemento, sobre implantes de prueba, y luego, sobre los moldes de cemento, el espaciador definitivo.
3. La utilización de espaciadores en prótesis de rodilla prefabricados sólo de cemento
Espaciador “ball and socket”
Espaciador preconformado y control radiológico. En estos casos sólo el cemento con el que se fija el espaciador al hueso lleva antibiótico personalizado
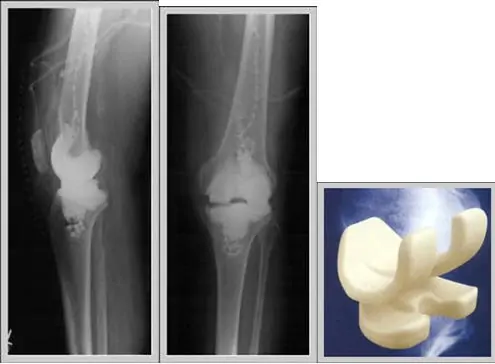
4. La utilización de componentes de cemento en combinación con componentes modulares de plástico y metal (PROSTALAC, DePuy, Warsaw, Indiana);
5. La reesterilización de la prótesis de prueba y la inserción de un escudo femoral de metal y un polietileno tibial con cemento o de una nueva prótesis a modo de espaciador (“prótesis espaciador”) fijada con altas cargas de antibiótico,
6. Combinaciones de estas formas para defectos moderados o masivos.
Se han comunicado resultados favorables con cada uno de estos tipos de espaciadores. Cuanto más rudimentario es un espaciador menor es su congruencia y mayor puede ser la sensación de chasquidos, aprensión o inestabilidad. Por el contrario menor es su precio, mayor es su disponibilidad y versatilidad. Ventajas específicas de los espaciadores construidos manualmente sólo de cemento, es que todo el espaciador está cargado de antibiótico y que este puede personalizarse al microorganismo causal. No incluyen elementos metálicos ni de plástico ni reesterilizados y se pueden realizar en cualquier quirófano del mundo, sin ningún instrumental específico. Su principal desventaja es la falta de una congruencia óptima, la aprensión e inestabilidad y la dificultad para modelarlos, sobre todo con altas cargas de antibiótico, por encima del 10%-15%. Otro problema teórico de los espaciadores de cemento sobre cemento es que podrían ocasionar más reacción inflamatoria en la articulación por la generación de partículas, pero esto no ha sido un problema real en las series publicadas.
En el punto medio, si el espaciador se hace completamente de cemento sobre moldes preconformados no es tan difícil darle forma al espaciador con cargas mayores de antibiótico.
Por el contrario, los espaciadores preconformados, tienen una carga limitada de antibiótico en el cemento, no personalizada al paciente en cuestión. Estos espaciadores y los que incluyen elementos metálicos o de plástico, o las prótesis reesterilizadas tienen el problema de la inserción de material extraño en un medio séptico. En estos casos únicamente el cemento con el que se fija estos componentes metálicos, la prótesis o el espaciador preconformado lleva la máxima carga de antibióticos personalizada.
Otro problema es el de la constricción del espaciador. Todos los espaciadores hechos intraoperatoriamente con moldes carecen de un diseño de poste tibial y barra femoral; como mucho tienen un poste tibial que les confiere cierta estabilidad medio-lateral. La barra o leva, que aporta estabilidad anteroposterior es exclusiva de los sistemas PROSTALAC o del concepto “prótesis-espaciador”.
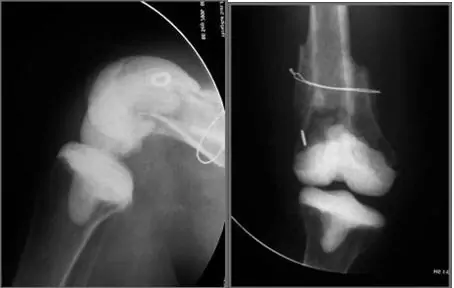
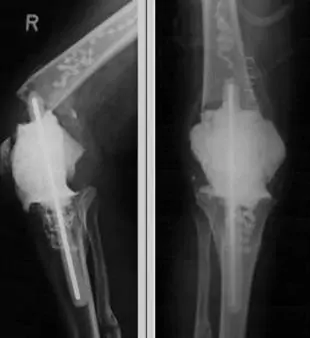
Espaciador manual en grave defecto segmentario. Se mantiene una excelente flexión pero existe inestabilidad, que obliga a que el paciente camine con una ortesis
Características de los Espaciadores de Prótesis de Rodilla.
La elección de antibióticos del cemento óseo depende de varios factores. El tipo de antibiótico, la concentración y la combinación de antibióticos, la porosidad y el tipo de cemento, y la superficie del espaciador.
Tipo de cemento. Formas comerciales vs personalizadas de cemento cargado de antibiótico
La mayoría de los cementos cargados de antibiótico, preparados comercialmente, tienen dosis bajas de antibiótico, que pueden servir para profilaxis de la infección en pacientes de riesgo (combinada con los antibióticos parenterales representa el concepto de “doble profilaxis”), o en el segundo tiempo quirúrgico de una infección ya erradicada, pero no para el tratamiento de las mismas cuando se ha diagnosticado la infección.
Por lo tanto, los cirujanos deben agregar antibióticos al cemento para alcanzar las altas dosis necesarias para el tratamiento de la infección articular periprotésica y para personalizar el antibiótico al microorganismo causal.
En comparación con las presentaciones comerciales de cemento cargado de antibiótico, el cemento mezclado manualmente tiene una menor liberación de antibióticos.
La mezcla manual de antibióticos aumenta la porosidad del cemento. Esto, en teoría, debilita el cemento pero aumentaría la superficie de elución pues el antibiótico se libera desde la superficie del espaciador o desde grietas en la superficie del mismo. Sin embargo cuando se carga manualmente el cemento con antibióticos la distribución de estos no es homogénea, a diferencia de los cementos precargados comercialmente con antibióticos, lo que disminuye su tasa de elución a partir de una superficie dada. Un estudio mostró que el aumento de la superficie de cemento óseo en un 40% determinaba una tasa de elución de vancomicina 20% más alta.
La adición de dextrano al cemento aumenta la porosidad y las tasas de elución de los antibióticos. Kuechle y otros observaron que, cuando se agregaba dextrano al 25% al cemento, la liberación de antibióticos en las primeras cuarenta y ocho horas era alrededor de cuatro veces mayor y la duración de la elución era de hasta diez días, en lugar de sólo seis, en comparación con la preparación de rutina. El mismo efecto se ha visto con la adición de lactosa, silitol (u otros edulcorantes), que aumentan la liberación de daptomicina, vancomicina o gentamicina.
La mezcla al vacío disminuye la porosidad del cemento lo que podría disminuir la elución del antibiótico. Sin embargo se ha visto que esto no es así para todos los cementos pues otros factores, como la hidrofilia del cemento o su viscosidad, pueden ser más importantes que el área teórica de elución.
En un estudio reciente Meyer et al comparaban la elución en seis cementos cargados comercialmente de antibióticos al mezclarlos al vacío y manualmente. Todos demostraron actividad antimicrobiana detectable durante los cinco días del ensayo, concentrándose la máxima actividad en el primer día, con niveles por encima del punto de ruptura de sensibilidad, y decreciendo rápidamente después. La actividad antimicrobiana acumulada en los cinco días fue similar, con la mezcla sin vacío de Cemex Genta y con vacío de Cobalt G-HV y Palacos R1G, pero mayor que para los otros tres cementos. Cemex Genta demostró la mayor actividad acumulada antimicrobiana en los 5 días cuando la mezcla no se hacía al vacio, por encima de Cobalt G-HV y Palacos R1G y estos, a su vez, superiores VersaBond AB, Simplex P con Tobramycin y SmartSet GMV, con diferencias significativas entre estos, en el orden descrito. Cuando la mezcla se hacía al vacío Cobalt G-HV y Palacos R1G tenían una actividad acumulada antimicrobiana similar, significativamente mayor que el resto de los productos. El mezclado al vacío aumentó la actividad antimicrobiana de tres cementos: Cobalt G-HV, Palacos R1G y Simplex P con Tobramicina y disminuyó la de Cemex Genta, SmartSet GMV y VersaBond AB. Además la mezcla al vacío también aumentó el número de días de elución por encima del punto de ruptura de sensibilidad necesario para erradicar el 99% de todos los SAMS y SAMR y el 85% de los SCN catalogados entre el 2009-2010. Para Palacos R1G pasó de 2 días con mezcla sin vacío a 5, con mezcla al vacío, para Cobalt G-HV pasó de dos a tres días y para Simplex P con Tobramycin pasó de 1 a dos días. Por el contrario la mezcla al vacio redujo el número de días de elución por encima de este límite para el Cemex Genta, de tres a 1. En general los autores concluían que la mezcla al vacío tiene efectos adversos sobre la elución de cementos de baja viscosidad (Cemex Genta), positivos sobre los de alta (Cobalt G-HV y Palacos R1G) e impredecible sobre los de viscosidad media (Simplex P-Tobramycin, SmartSet GMV y VersaBond AB). Sólo Cemex Genta mezclado sin vacío y Palacos R1G, mezclado al vacío, eluían antibióticos por encima del punto de ruptura de sensibilidad en el tercer día, el resto sólo el primer día. Aunque Cobalt G-HV y Palacos R-G tienen menor carga de gentamicina tienen una elución y una actividad antimicrobiana mayor que otros cementos con mayor carga de antibiótico.
Otros estudios confirman las diferencias entre cementos. Stevens y otros estudiaron la elución in vitro de antibióticos a partir de los cementos óseos Simplex y Palacos, y observaron que el Palacos era un vehículo más eficaz para la administración local de fármacos.
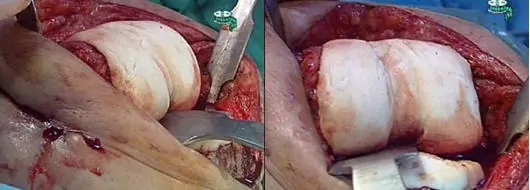
Los espaciadores manuales mantienen casi todas las ventajas de los preconformados y algunas ventajas e inconvenientes específicos.
Flexión de 80º con espaciador articulado manual
Elección del Antibiótico para los Espaciadores de Prótesis de Rodilla.
Los espaciadores de prótesis de cemento cargado con antibiótico para la rodilla liberan altas dosis de antibiótico y permiten alcanzar concentraciones intraarticulares más altas que las logradas con antibióticos parenterales solos, con escaso efecto sobre los niveles séricos o urinarios y, por tanto, con mínimo riesgo de daños sistémicos. La clave está en conseguir concentraciones bactericidas locales que ayuden en la erradicación de la infección o en evitar la colonización del nuevo implante en la fase de reimplantación (la “carrera por la superficie del implante”).
El antibiótico a usar debe tener dos propiedades fundamentales:
-Ser termoestable. El proceso de polimerización del cemento es una reacción exotérmica. En el plazo de entre 10-13 minutos, el cemento se calienta y puede alterar las propiedades del antibiótico.
-Hidrosoluble. Esto supone que el antibiótico se va a difundir por los tejidos que circundan la articulación infectada. Al mantener el espaciador en la articulación durante un tiempo no inferior a 8 semanas, se va produciendo una liberación mantenida y constante de antibiótico. Sin embargo el efecto bactericida se concentra en los primeros días. Después, los espaciadores, realizan principalmente una función mecánica.
Los antibióticos utilizados con más frecuencia son tobramicina, gentamicina, vancomicina y cefalosporinas. Se pueden combinar antibióticos para conseguir una cobertura de amplio espectro, dependiendo de la naturaleza del microorganismo causal. En algunos países es difícil conseguir formas en polvo de aminoglucósidos, que son las que no debilitan tanto al cemento y las que hemos de utilizar, lo que limita las opciones del cirujano a la hora de hacer combinaciones de antibióticos.
Las infecciones periprotésicas son producto, en su mayoría, de microorganismos grampositivos (Staphylococcus aureus y Staphylococcus Coagulasa Negativos), y cuando puede identificarse con claridad al patógeno y su patrón de sensibilidad antibiótica, debe emplearse un solo antibiótico. Cuando se desconoce el patógeno, el tratamiento resulta más difícil, y es aconsejable una combinación de antibióticos para mejorar las posibilidades de erradicar la infección. La vancomicina cubre el Staphylococcus aureus meticilin-resistente, la gentamicina cubre Enterobacteriaceae y Pseudomonas aeruginosa, y la cefotaxima destruye a los microorganismos resistentes a la gentamicina.
Algunas combinaciones de antibióticos, además de aumentar el espectro de cobertura, tienen un efecto sinérgico. Masri y cols observaron que la combinación de vancomicina y tobramicina actuaba sinérgicamente pero los autores desaconsejaban el uso de vancomicina aislada. Sin embargo, otros autores han publicado excelentes resultados en infecciones por SCN y SA resistentes a meticilina con el uso de cemento cargado sólo con vancomicina al 5-7.5% (Simplex P, Howmedica, Rutherford, NJ con 2-3 gr de vancomicina por bolsa), tanto con espaciadores estáticos como articulados.
En general la sinergia entre aminoglucósidos y vancomicina y, ocasionalmente, una cefalosporina cubre la mayoría de los microorganismos patógenos y estos antibibióticos suelen ser fáciles de conseguir en presentaciones en polvo, pero no existen comercialmente estas presentaciones aunque Heraeus trabaja en una forma comercial con Gentamicina más vancomicina que podría estar disponible para uso comercial, en Europa, en el año 2012.
La única sinergia con presentación comercial es la combinación de clindamicina y gentamicina con la que se obtiene una mayor liberación de antibiótico y mayor capacidad para inhibir la formación de “biopelícula o biofilm” que si sólo el antibiótico se encuentra cargado sólo con gentamicina. El estudio de Ensing demuestra que el cemento Copal (clindamicina + gentamicina) tiene una capacidad de elución muy superior a otros cementos, considerados excelentes. A los 7 días la liberación de antibiótico del Copal fue del 65% de la clindamicina y del 41% de la gentamicina y para el Palacos R-G del 4% de la gentamicina precargada. Esta mayor liberación de antibiótico se traducía en una mayor y más prolongada inhibición del crecimiento bacteriano en placas de agar. Las cepas de Staphylococcus aureus sensibles a gentamicina formaban “variantes de pequeñas colonias” resistentes a la gentamicina en el Palacos R-G y menos en el Copal. La elución de gentamicina del Palacos se interrumpía después de 72 horas a diferencia del Copal, que mantenía la inhibición bacteriana durante el periodo de estudio. Además Palacos R-G no era capaz de inhibir el crecimiento bacteriano de SCN resistente a gentamicina a diferencia del Copal. La adición de clindamicina al cemento cargado de gentamicina tenía un efecto añadido en la inhibición del biofilm. Por el contrario, aunque los dos cementos cumplen con las normas ISO las propiedades mecánicas del Palacos R-G son superiores.
Este estudio tiene varias implicaciones prácticas. La sinergia de antibióticos permite una liberación mayor de antibióticos haciendo que sea más efectiva la inhibición del crecimiento bacteriano y mayores las posibilidades de ganar la carrera por la superficie del implante. Al conseguir elevadas tasas de elución de antibiótico incluso bacterias, en principio, resistentes al antibiótico pueden ser erradicadas cuando la dosis de este se eleva lo suficiente. Por último, dadas las peores propiedades biomecánicas, el Copal parecería un cemento ideal para la realización de espaciadores articulados, que van a ser retirados en pocas semanas pero no tan apropiado como el Palacos-G para la reimplantacion definitiva una vez curada la infección.
También las quinolonas, la daptomicina y el linezolid también han demostrado buena elución, desde el cemento, pero son difíciles de conseguir en formas en polvo o son muy caros. En el estudio de Anguita et al, comparando quinolonas, cefazolina y linezolid, este fue el antibiótico más estable tras la polimerización del PMMA. Al 7,5% y 15% alcanzó altas concentraciones pico. Todas las concentraciones detectables de linezolid estuvieron siempre por encima del punto de corte de sensibilidad de Staphylococcus spp. (= 4µg/mL).
La daptomicina también ha demostrado capacidad para eluir en concentraciones locales bactericidas para SA y SCN, con un perfil de liberación similar a la vancomicina.
VÍDEO: TIPOS DE INFECCIÓN DE PRÓTESIS DE RODILLA
Infecciones Micóticas de los Espaciadores de Prótesis de Rodilla.
En el caso de que la infección sea debido a un hongo, el antibiótico recomendado es Anfotericina B o Fluconazol. La 5-flucitosina no es estable y no es válida para aplicación en el cemento. Los tratamientos con Anfotericina pueden provocar nefrotoxicidad, hepatotoxicidad, escalofrios, náuseas o alteraciones hematológicas haciendo necesario disminuir las dosis y prolongar más el tratamiento. Afortunadamente la incidencia de infecciones por estos microorganismos es baja.
La mayoría de las infecciones publicadas son por especies de Candida. Entre estas C. Albicans representa el 60%, C. Parapsilosis y C. Tropicalis un 20% cada. Otras mas raras son Coccidioides immitis, Bsatomyces dermatitis o Sporothrix schenckii.
La inmunosupresión, hospitalización prolongada, terapia intravenosa prolongada, drogodependencia y enfermedades inflamatorias son factores de riesgo para el desarrollo de estas infecciones micóticas, no obstante en la mayoría de los casos publicados los pacientes no presentaban dichos factores de riesgo. Se postula una inoculación intraoperatoria vs una diseminación hematógena. Los síntomas son los de una infección subaguda, con dolor o molestias leves a moderadas, episodios de derrame u, ocasionalmente, osteólisis progresiva. En la literatura, las series publicadas son muy cortas. Phelan et al efectuaron un rescate en dos tiempos con administración sistémica de agentes antimicóticos para tratar cuatro infecciones por Candida sobre artroplastias totales. También identificaron otros seis casos en la bibliografía que habían sido tratados con el mismo esquema. Además de la artroplastia de resección, ocho pacientes recibieron anfotericina B, sola o en combinación con otro tratamiento antimicótico, y un paciente fue tratado con fluconazol solo. Ocho de los pacientes no presentaron recurrencia de la infección después de una media de 50,7 meses tras la reimplantación.
Espaciador preconformado con cemento con Anfotericina B y fluconazol en infección micótica
Lewis et al estudiaron las propiedades de los cementos cargados de antibiótico. La elución típica de antibiótico del cemento ocurre en tres fases: una fase exponencial, en las primeras 24 horas, una fase decreciente y una fase final de baja elución constante. La fase exponencial es dependiente del área de difusión, de la superficie del espaciador, con influencia también de la porosidad del espaciador e hidrofobia del cemento. La porosidad determina la rugosidad del cemento y la cantidad de líquido que contacta la superficie del cemento determina la elución de antibiótico desde la superficie o desde fisuras del cemento más profundas.
La adición de altas dosis de antibiótico al cemento es una de las claves del tratamiento, para conseguir las máximas concentraciones intraarticulares en la fase exponencial de elución, aunque algunos autores han observado la persistencia de niveles eficaces de antibióticos hasta 4 meses después de la operación.
El antibiótico no ha de sobrepasar el 20% del total de la masa cemento-antibiótico y siempre en forma de polvo pues las formas líquidas dificultan la polimerización del cemento. Todavía no se ha estandarizado la dosificación ideal de cada antibiótico que debe mezclarse con el cemento óseo. La adición al cemento de dos antibióticos ha probado ser superior a la utilización de uno solo. Las dosis de los antibióticos usados con más frecuencia varían de 2,4 g de tobramicina con 1 g de vancomicina por 40 g de cemento a 4 g de vancomicina con 4,6 g de tobramicina por 40 g de cemento. Todas estas dosis se han vinculado con tasas de éxito reiteradas y similares por encima del 90%.
A medida que aumenta la cantidad de antibiótico en polvo disminuye la resistencia del cemento. Sin embargo la carga de antibióticos parece ser un factor más dentro de un protocolo de éxito, el recambio en dos tiempos, y se han obtenido resultados consistentes con espaciadores sin carga de antibiótico o con mínimas cargas. Un estudio de Fehring et al comunicó resultados eficaces con el uso de 1,2 g de tobramicina por 40 g de cemento óseo. La duración promedio del seguimiento fue de treinta y seis meses para los pacientes que recibieron un espaciador estático (88% de erradicaciones) y de veintisiete meses para los tratados con un espaciador articulado (93% de erradicaciones).